Oppervlakkige veneuze trombose (
tromboflebitis)
is een occlusie van een suprafasciale vene door een stolsel. Vaak is er secundair
sprake van inflammatie van de aangedane vene. Dan spreekt men van een tromboflebitis.
Deze termen worden in de literatuur echter door elkaar gebruikt. De term
oppervlakkige veneuze trombose (
OVT)
wordt doorgaans gebruikt indien de trombosering van het vat en niet de inflammatie
op de voorgrond staat, zoals in het geval van veneuze stase of hypercoagulabiliteit.
De term
tromboflebitis wordt vooral gebruikt als er
een primair inflammatoir proces aan ten grondslag ligt, zoals bij M. Behcet,
SLE en tromboflebitis bij vasculitiden. In Nederland is tromboflebitis de meest
ingeburgerde term. Andere trombo-embolische aandoeningen naast OVT zijn
diepe veneuze trombose (
DVT)
en
longembolie (
LE).
Klinisch beeld:Er is sprake van een warm aanvoelende
pijnlijke erythemateuze geïndureerde streng of schijf in het verloop van een
vene. Vaak betreft het een stamvene (vena saphena magna (VSM) of vena saphena
parva (VSP)) of een directe zijtak hiervan. Een oppervlakkig veneuze trombose
komt ook vaak voor in varices. In dergelijke venen is al snel sprake van stase
van het bloed waardoor er een stolsel ontstaat. Als er sprake is van een chronisch
verspringend proces spreekt men van
tromboflebitis migrans.
![Tromboflebitis (click on photo to enlarge) [source: www.huidziekten.nl] Tromboflebitis](../../../images/tromboflebitis-1z.jpg) |
![Tromboflebitis (click on photo to enlarge) [source: www.huidziekten.nl] Tromboflebitis](../../../images/tromboflebitis-2z.jpg) |
| tromboflebitis |
tromboflebitis |
Risicofactoren trombo-embolische aandoeningen (OVT, DVT, LE):
Veneuze stase (immobiliteit, varicositas), traumata, zwangerschap, oestrogeen
therapie, maligniteiten, eerdere episode van trombo-embolische ziekten,
hypercoagulabiliteit (b.v. antifosfolipiden
syndroom, abnormale stollingsfactoren (Factor V Leiden)).
Differentiaaldiagnose
bij circumscripte nodulaire flebitiden:Erysipelas, cellulitis,
erythema nodosum, vasculitis nodularis nno, geneesmiddeleneruptie (erythema
nodosum achtige erupties op OAC, sulfa's, bromides, etc), injectie artefacten,
panniculitis, polyarteriitis nodosa, perniones.
Verschillende
varianten van thromboflebitis:1. Varicoflebitis in primaire varices,
secundaire varices bij CVI, en als microflebitiden rond ulcera.
2. Septische
tromboflebitis.
3. Traumatische tromboflebitis (infuus, paravasale injectie,
druggebruik).
4. Ulcererende tromboflebitis, hyperergische vaatreactie op
noxen.
5. Tromboflebitis migrans of saltans bij:
-
M. Buerger (roken),
M. Behçet; auto-immuunziekten (
SLE,
reumatoïde arthritis);
- bij immuungecompromitteerde HIV-patiënten;
- medicamenteus: OAC, neuroleptica, vitamine E;
- metabool: hyperuricaemie,
hyperlipidemie;
- haematologisch: polyglobulie, polycythaemia vera,
M. Hodgkin,
myeloma;
- infecties
(sepsis, locale infectie, pneumococcen pneumonie, Rickettsiosis);
- paraneoplastisch (pancreas-, prostaat-, long-, borst-, colon-, maag- en niercarcinoom).
6.
Mondorse tromboflebitis (phlebite
en fil de fer; Eisendrahtphlebitis) occlusie v. thoracico-epigastrica, lijkt
op
lymfangitis, weinig pijn/ontstekingsverschijnselen.
7. Specifieke tromboflebitis bij lues en TBC.
8. Tromboflebitis bij
vasculitis.
Complicaties:
Een oppervlakkig veneuze trombose is self-limiting en verloop meestal ongecompliceerd.
In enkele gevallen treed er progressie van het stolsel op in het diep veneuze
systeem waardoor er een diep veneuze trombose (DVT) ontstaat. Ook wordt een
longembolie (LE) als een (zeldzame) complicatie van OVT gezien. Cijfers hierover
lopen sterk uiteen en zijn afhankelijk van de onderzochte studiepopulatie. Het
percentage patiënten met een OVT dat uiteindelijk een DVT ontwikkelt bedraagt
ongeveer 2.6-15%.[1,2,3] Vermoedelijk betreft dit percentage een overschatting
van het werkelijke risico, omdat bij veel onderzoeken de bestudeerde patiëntenpopulatie
bestond uit patiënten die voor duplexonderzoek waren verwezen in verband met
een verdenking op een DVT. Het risico op uitbreiding naar het diepe systeem
is groter als de trombus in het proximale deel van de stamvenen zit,[4,5] met
name als de trombus dichtbij de overgang naar het diepe systeem zit, of groter
is dan 5 cm,[6] of als er risicofactoren zijn voor trombo-embolische ziekten.[7,8,9]
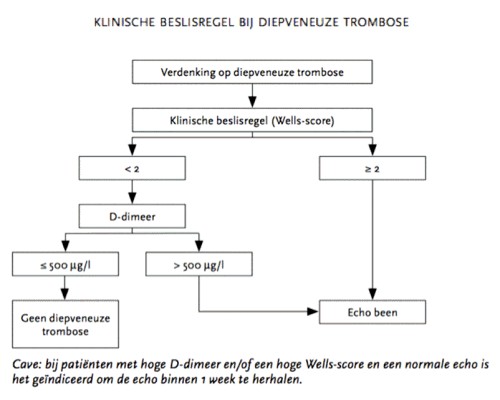
Aanvullende diagnostiek:Veneus duplexonderzoek
- Bij een hoge klinische verdenking op een diep veneuze trombose moet er een
veneus duplexonderzoek worden verricht door een radioloog. Bij inschatting van
het risico wordt gebruik gemaakt van de Wells score.
- Bij een klinische
verdenking voor een oppervlakkig veneuze trombose in de stamvenen (VSM/VSP)
kan ter lokalisering van het trombus een veneus duplexonderzoek worden gemaakt.
Hiermee kan de afstand van de trombus tot het diepe systeem worden bepaald,
waardoor een risico-inschatting tot het ontwikkelen van een DVT mogelijk is.
Dit onderzoek kan worden verricht door een ervaren duplexlaborant.
Laboratorium
onderzoek naar
hypercoagulabiliteit
dient te worden verricht in geval van recidiverende OVT’s.
| WELLS SCORE bij diepe veneuze trombose: |
| aanwezigheid maligniteit |
1 punt |
zwelling kuit > cm t.o.v. asymptomatisch been,
gemeten
10 cm onder tuberositas tibiae |
1 punt |
| collaterale oppervlakkige venen (geen varices) |
1 punt |
| pitting oedeem van symptomatisch been |
1 punt |
| zwelling van het gehele been |
1 punt |
| lokale pijn in het gebied van het diepveneuze systeem |
1 punt |
immobilisatie (paralyse, parese of recent gipsverband
aan
het been) |
1 punt |
| bedrust > 3 dagen of grote operatie < 4 weken |
1 punt |
| alternatieve diagnose |
-2 pnt |
Beoordeling:
< 2 punten: DVT onwaarschijnlijk;
≥ 2
punten: DVT waarschijnlijk |
.....
punten
totaal |
 Behandeling:
Behandeling:Het doel van de behandeling is het
verlichten van de symptomen en het voorkomen van trombusuitbreiding naar het
diepe veneuze systeem. In de literatuur bestaat onenigheid over welke
patiënten met anticoagulantia behandeld moeten worden. Vast staat dat
patiënten die met anticoagulantia behandeld worden minder kans hebben op het
ontwikkelen van trombo-embolische complicaties (DVT/LE).[10] Dit is in een
grote RCT, de CALISTO trial, vastgesteld. De studiepopulatie van deze RCT
betrof echter een groep patiënten met een klinische verdenking op een DVT.
Het is aannemelijk dat de kans op het ontwikkelen van een DVT in deze groep
patiënten hoger ligt, wat de studiepopulatie van deze RCT niet
representatief maakt voor de gemiddelde dermatologisch praktijk. Indien alle
patiënten met een OVT anticoagulantia krijgen voorgeschreven worden er naar
alle waarschijnlijkheid veel patiënten overbehandeld.
Door the
American College of Chest Physicians is een Evidence-Based Clinical Practice
Guideline opgesteld waarin onderscheid wordt gemaakt tussen hoog en laag
risico patiënten voor een DVT.[11,12] Bij een hoog risico wordt aanbevolen
om 4 weken antistolling te geven.
Een hoog risico op DVT bestaat
volgens deze richtlijn indien er sprake is van één van onderstaande punten:
| • |
|
Risicofactoren DVT: Eerdere DVT, maligniteit, veneuze stase,
oestrogeen therapie, zwangerschap, hypercoagulabiliteit [2,8,9] |
| • |
|
lengte OVT ≥ 5 cm [4] |
| • |
|
afstand OVT tot SFJ/SPJ ≤ 5cm (trombus proximaal in VSM)
[4,5,7,13] |
In 2021 verscheen er een richtlijn over oppervlakkige tromboflebitis van
de NIV (Nederlandse Internisten Vereniging). Die wijkt iets af van de oude
Amerikaanse in de zin dat een langere behandelingsduur wordt geadviseerd (6
weken), en dat er een duidelijke therapievoorkeur / volgorde is (1e keus
fondaparinux 1 dd 2.5 mg, 2e keus rivaroxaban 1 dd 10 mg, 3e keus een
subcutane LMWH (fraxiparine e.a.) in een hoog profylactische dosering). Ook
staat daar in dat het gebruikelijk is om compressie therapie te geven, dat
dit ook in veel studies is gedaan, maar dat er geen bewijs is te vinden of
dit echt helpt in het voorkomen van DVT/LE. In deze richtlijn worden de
volgende indicaties genoemd voor het starten van antistolling therapie:
| Indicaties voor starten antistolling bij
oppervlakkige tromboflebitis: |
| • |
|
lengte OVT echografisch ≥ 5 cm |
| • |
|
localisatie boven de knie |
| • |
|
afstand OVT tot SFJ/SPJ ≤ 3 cm |
| • |
|
betrokkenheid van de vena saphena magna
of parva, |
| • |
|
ernstige symptomen |
| • |
|
eerder doorgemaakte VTE of
oppervlakkige tromboflebitis |
| • |
|
actieve maligniteit of recente operatie |
|
Bron: NIV richtlijn oppervlakkige tromboflebitis 2021.
Behandeling van OVT met laag risico op het ontwikkelen van
een DVT (GRADE 2B): [11,12]
NSAID’s + adequate compressie
therapie.
R/ diclofenac 3 dd 50 mg.
R/ ibuprofen 3 dd 400 mg.
Behandeling van OVT met hoog risico op DVT (GRADE 2B):
[11,12]
Anticoagulantia gedurende 6 weken + adequate compressie therapie.
R/ fondaparinux 1 dd 2.5 mg s.c. gedurende minimaal 30 dagen, bij patiënten
met veel kans op trombo-embolische complicaties tot maximaal 45 dagen.
R/
rivaroxaban 1 dd 10 mg gedurende 6 weken.
Laag moleculaire heparinen
(LMWH) in hoog-profylactische dosering, geen voorkeur:
R/ dalteparine 1
dd 5000 E s.c.
R/ enoxaparine 1 dd 4000 IE (40 mg) s.c.
R/ nadroparine
1 dd 5700 E s.c. (nadroparine 9500 IE/ml 0.6 ml).
R/ tinzaparine 1 dd
4500 aXa E s.c. Recente studies adviseren een hogere dosis: 131 IU/kg (75%
van de therapeutische dosis).
Bij slechte nierfunctie moet de dosis van
LMWH worden verlaagd.
Behandeling van OVT na endoveneuze
behandeling van VSM/VSP (GRADE 2C): [11,12]
Anticoagulantia zijn
niet geïndiceerd aangezien er bij deze groep patiënten een lage kans bestaat
op een DVT.
NSAID’s + adequate compressie therapie.
R/ diclofenac 3
dd 50 mg.
R/ ibuprofen 3 dd 400 mg.

Referenties
| 1. |
Blondon M, Righini M, Bounameaux H, Veenstra
DL. Fondaparinux for isolated superficial vein thrombosis of the
legs: a cost-effectiveness analysis. Chest 2012;141(2):321-329. |
| 2. |
Gillet JL, Allaert FA, Perrin M. [Superficial
thrombophlebitis in non varicose veins of the lower limbs. A prospective
analysis in 42 patients]. J Mal Vasc 2004; 29(5):263-272. |
| 3. |
Blumenberg RM, Barton E, Gelfand ML, Skudder
P, Brenner J. Occult deep venous thrombosis complicating superficial
thrombophlebitis. J Vasc Surg 1998;27:338-343. |
| 4. |
Wichers IM, Di Nisio M, Büller HR, Middeldorp
S. Treatment of superficial vein thrombosis to prevent deep vein
thrombosis and pulmonary embolism: a systematic review. Haematologica
2005; 90(5):672-677. |
| 5. |
Lohr JM, McDevitt DT, Lutter KS, et al. Operative
management of greater saphenous thrombophlebitis involving the saphenofemoral
junction. Am J Surg 1992(3);164:269-275. |
| 6. |
Leon L, Giannoukas AD, Dodd D, et al. Clinical
significance of superficial vein thrombosis. Eur J Vasc Endovasc
Surg 2005;29(1):10-17. |
| 7. |
Decousus H, Epinat M, Guillot K, et al. Superficial
vein thrombosis: risk factors, diagnosis, and treatment. Curr Opin
Pulm Med 2003;9(5):393-397. |
| 8. |
Guex JJ. Thrombotic complications of varicose
veins. A literature review of the role of superficial venous thrombosis.
Dermatol Surg 1996;22(4):378-382. |
| 9. |
Samlaska CP, James WD. Superficial thrombophlebitis.
II. Secondary hypercoagulable states. J Am Acad Dermatol 1990;23(1):1-18. |
| 10. |
Decousus H, Prandoni P, Mismetti P et al.
Fondaparinux for the treatment of superficial-vein thrombosis in
the legs. N Engl J Med 2010;363:1222-1232. |
| 11. |
Kearon C, Kahn SR, Agnelli G, et al. Antithrombotic
therapy for venous thromboembolic disease: American College of Chest
Physicians Evidence-Based Clinical Practice Guidelines (8th Edition).
Chest 2008;133:454S-545S. |
| 12. |
Kearon C, Akl EA, Comerota AJ, et al. Antithrombotic
therapy for VTE disease: Antithrombotic Therapy and Prevention of
Thrombosis, 9th ed: American College of Chest Physicians Evidence-Based
Clinical Practice Guidelines. Chest 2012;141:e419S-494S. |
| 13. |
Ascer E, Lorensen E, Pollina RM, Gennaro
M. Preliminary results of a nonoperative approach to saphenofemoral
junction thrombophlebitis. J Vasc Surg 1995;22(5):616-621. |
| 14. |
Acute boekje - Richtlijnen voor de diagnostiek
en behandeling van aandoeningen op het gebied van inwendige specialismen.
AMC. Vierde editie 2009. |
| 15. |
CBO-richtlijn 2009 Diagnostiek, preventie
en behandeling van veneuze trombo-embolie en secundaire preventie
van arteriële trombose. Alphen aan den Rijn: van Zuiden Communications
B.V., 2009. |
| 16. |
Wells PS, et al. Evaluation of D-dimer in
the diagnosis of deep vein thrombosis. N Engl J Med 2003;349:1227-1235. |
| 17. |
UpToDate: Superficial thrombophlebitis of
the lower extremity; nov 2014. |
| 18. |
Karathanos C, Chatzis D, Latzios P,
Papakostas I, Goumas K, Giannoukas AD; SeVEN EXT Collaborators.
Treatment of superficial vein thrombosis with intermediate dose
of tinzaparin: A real word cohort study - The SeVEN EXTension
study. Phlebology 2021;36(6):423-431. |
| 19. |
Karathanos C, Nikolakopoulos K, Chatzis
D, Latsios P, Bountouris I, Alexandropoulos D, Zianika AK,
Kakkos S, Giannoukas A. Treatment of Superficial Vein Thrombosis
With Intermediate Dose of Tinzaparin in Patients at High
Thromboembolic Risk. Results From an Observational, Multicentre
Study. The SeVEN Precision Study. Journal of Vascular Surgery:
Venous and Lymphatic Disorders, Volume 13, Issue 2, 102142. |
Author(s):Maarten van der Horst. Arts-assistent
Dermatologie, AMC, Amsterdam.
